Esta contribución resume el artículo Efficiency and productivity gains of robotic surgery: The case of the English National Health Service, publicado en Health Economics en 2024 y galardonado con el premio de Mejor Artículo en Economía de la Salud 2025. El artículo está escrito por Laia Maynou, Alistair McGuire y Victoria Serra-Sastre y fue financiado por The Health Foundation (núm. 7432).
Este artículo analiza el impacto de la cirugía robótica sobre la eficiencia y la productividad de los hospitales del Servicio Nacional de Salud de Inglaterra (NHS). La cirugía robótica se introdujo por primera vez en el NHS a principios de los años 2000 para el tratamiento de pacientes con cáncer de próstata y, muy rápidamente, se convirtió en el principal procedimiento quirúrgico utilizado para la prostatectomía radical. Antes de su introducción, los pacientes con cáncer de próstata tenían disponibles dos tecnologías quirúrgicas alternativas: la prostatectomía abierta y la prostatectomía laparoscópica. Tanto la laparoscopia como la cirugía robótica implican incisiones menos invasivas que la cirugía abierta y, por ello, se suelen denominar cirugías mínimamente invasivas.
El interés por estudiar la expansión de la cirugía robótica en el NHS se explica por varias razones. En primer lugar, el uso de cirugía robótica para la prostatectomía radical aumentó del 5% en 2006 al 88% de todas las prostatectomías realizadas en el NHS inglés en 2018, mientras que los procedimientos abiertos y laparoscópicos disminuyeron durante ese periodo: la cirugía abierta pasó del 83% al 6% y la laparoscópica del 12% al 6%. La Figura 1 muestra el volumen de prostatectomías por tipo de cirugía entre 2000 y 2018: mientras que la prostatectomía abierta era el procedimiento predominante al inicio del periodo, el volumen de cirugía robótica creció de forma exponencial a partir de 2006. En 2010, las intervenciones robóticas superaron a las laparoscópicas y, a partir de 2012, la cirugía robótica superó también a la cirugía abierta, dejando a los procedimientos abiertos y laparoscópicos con volúmenes similares. Además, tal y como se muestra en el artículo, el volumen de prostatectomías realizadas en hospitales adoptantes (aquellos que compraron al menos un robot) sigue una tendencia similar, mostrando niveles más altos que los hospitales no adoptantes.
Figura 1. Volumen de prostatectomía radical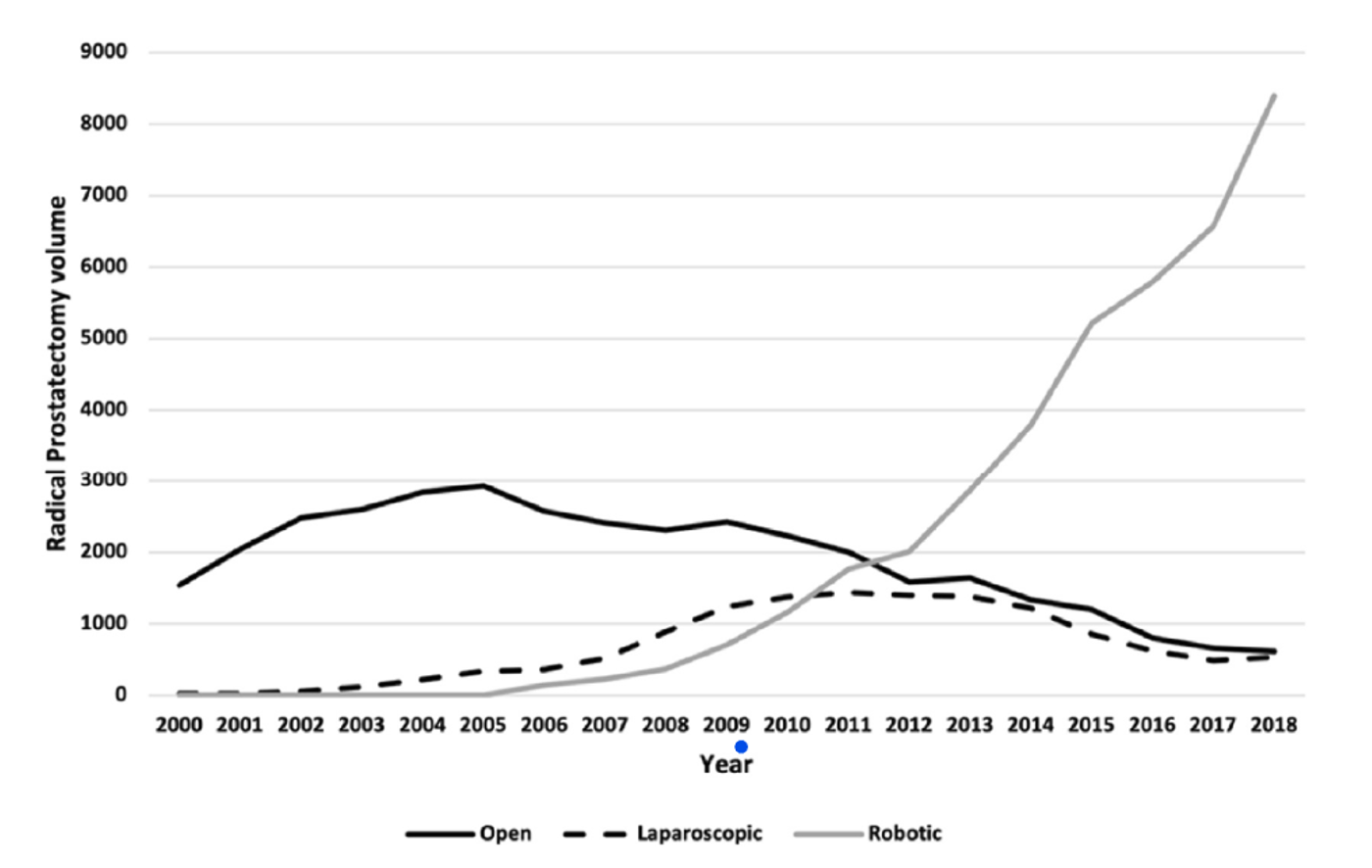
En segundo lugar, aunque las técnicas laparoscópica y robótica tienen mejores resultados clínicos que el procedimiento abierto (Moran et al., 2013), existe evidencia clínica limitada sobre los beneficios relativos para el paciente derivados de la cirugía robótica en comparación con la laparoscopia (Nossiter et al., 2018). En tercer lugar, aunque ambas técnicas son mínimamente invasivas, sus costes difieren de manera sustancial. La cirugía laparoscópica estaba ampliamente disponible en los hospitales del NHS, mientras que los robots implican costes elevados de adquisición y costes de funcionamiento considerables. Analizar la cirugía robótica es especialmente relevante en el contexto más amplio de la tecnología sanitaria, ya que esta innovación se ha identificado como uno de los principales factores que contribuyen al crecimiento del gasto sanitario (Newhouse, 1992; Lamiraud & Lhuillery, 2016; Smith et al., 2009).
Dada la rápida expansión de la cirugía robótica para pacientes con cáncer de próstata, el artículo cuantifica los cambios en eficiencia y las ganancias de productividad asociadas a la rápida difusión de esta tecnología. Para el análisis de eficiencia, se adopta un enfoque de diferencias en diferencias escalonadas (staggered difference-in-differences) siguiendo a Callaway y Sant’Anna (2021). Este estimador permite capturar efectos heterogéneos del tratamiento tanto a lo largo del tiempo como entre grupos de control apropiados. Para la segunda cuestión, centrada en los cambios de productividad tras la adopción de la cirugía robótica, se utiliza una especificación de la función de producción estructural y semiparamétrica basada en Ackerberg et al. (2015), que aprovecha diferencias en el calendario de demanda de inputs para abordar problemas de endogeneidad.
Los datos utilizados provienen de Hospital Episode Statistics (HES), un conjunto de datos administrativos muy rico que recoge todas las admisiones hospitalarias en Inglaterra. La base incluye a todos los pacientes admitidos para una prostatectomía radical abierta, laparoscópica o robótica entre los años fiscales 2000/2001 y 2018/2019. Para evaluar la eficiencia, consideramos el impacto de la elección tecnológica sobre varias medidas: la estancia hospitalaria total, la estancia postoperatoria, los reingresos urgentes en los 30 días posteriores, el número de visitas ambulatorias al urólogo después de la cirugía dentro del primer año y dentro de los dos años posteriores al alta, y el tiempo de espera. Estas medidas de eficiencia postquirúrgica se incluyen bajo el supuesto de que las complicaciones tras la cirugía serán menores con intervenciones mínimamente invasivas, lo que llevaría a una reducción en la utilización de recursos tras la prostatectomía. Los resultados muestran que, en los hospitales que adquieren un robot para cirugía de prostatectomía, la estancia hospitalaria total y la estancia postoperatoria se reducen en 1,7 y 1,5 días, respectivamente, lo que equivale aproximadamente a una reducción del 50% y del 49%. Asimismo, se observa una reducción media de 1,7 visitas ambulatorias de urología en el año posterior a la cirugía y de 2,5 visitas en los dos primeros años tras el alta, lo que supone disminuciones del 44% y del 46%, respectivamente.
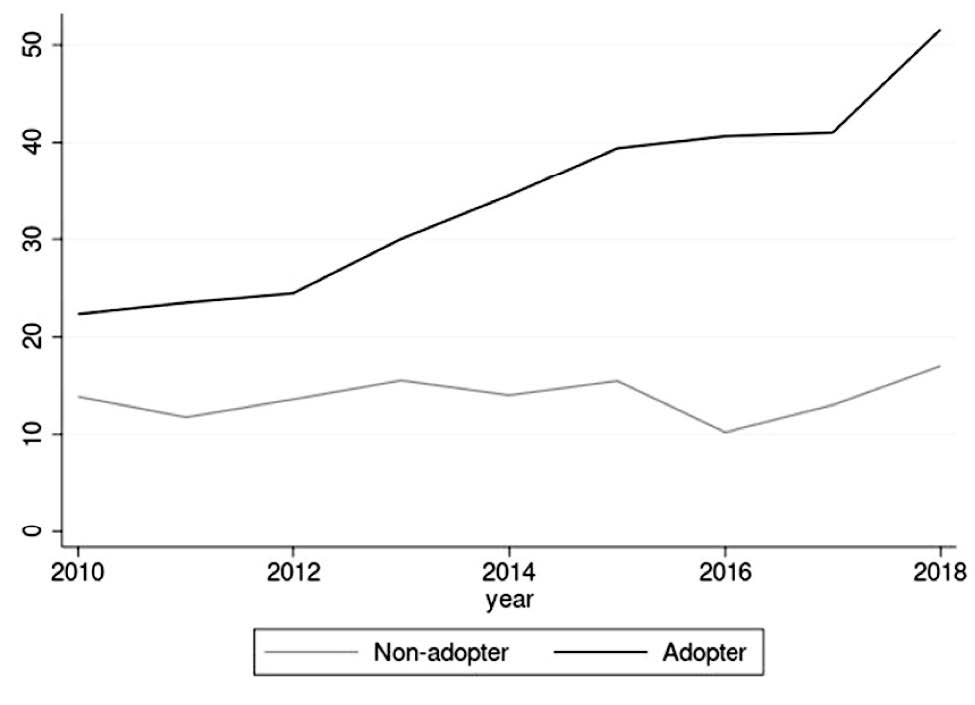
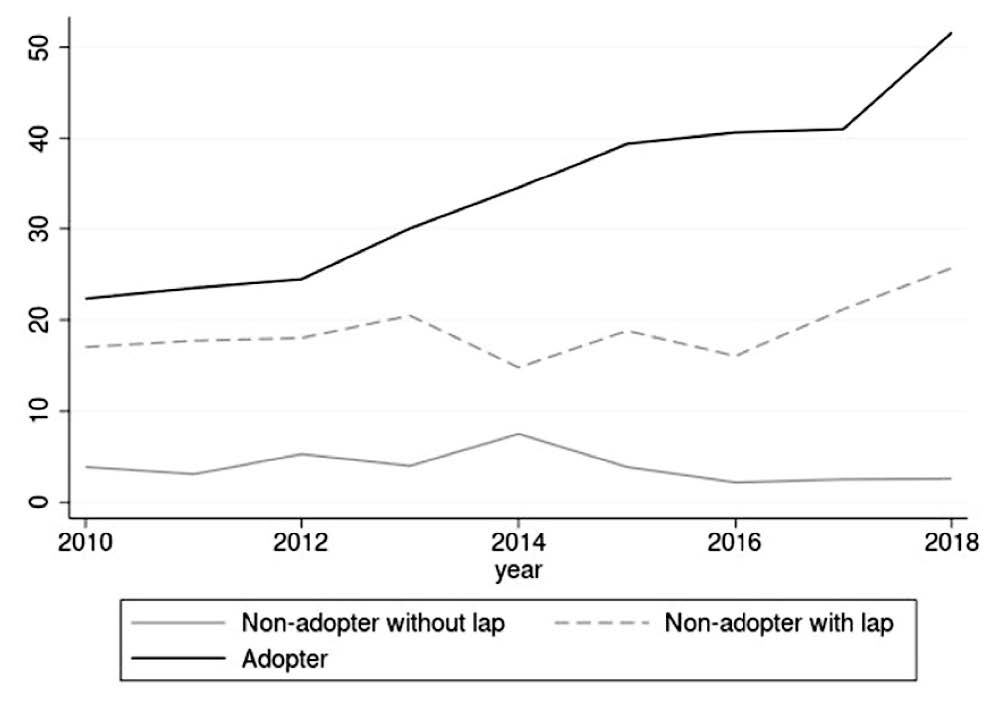
En el segundo análisis, centrado en los cambios de productividad asociados a la adopción de cirugía robótica, se utilizan datos agregados a nivel de hospital. A partir de datos de HES se construye un panel longitudinal que incluye el volumen total de cada uno de los tres procedimientos por hospital y año, dando lugar a un panel no balanceado de 173 hospitales. De estos hospitales, 89 realizan únicamente prostatectomía abierta, 30 realizan cirugía abierta y laparoscópica, y 54 realizan las tres intervenciones. La estimación de ganancias potenciales de productividad derivadas del uso de cirugía robótica se apoya en la literatura de funciones de producción y requiere incluir medidas de capital, trabajo, inversión hospitalaria e inputs intermedios. Como medida de capital se utiliza la tasa de ocupación de camas en urología, definida como la ratio entre camas ocupadas y camas disponibles por hospital y año. En términos de productividad, la producción total —medida como el número de intervenciones urológicas realizadas— aumenta con la adopción del robot entre un 21% y un 26%. También se encuentra un aumento del 29% en la productividad laboral en los hospitales que adoptan un robot para prostatectomía (Figura 2).
Figura 2. Productividad laboral entre los hospitales adoptantes (adopter) y no adoptantes (non-adopter) de la tecnología
a) Adopter versus non-adopter
b) Adopter versus non-adopter (with and without laparoscopic)
 En conjunto, las ganancias de eficiencia y productividad derivadas del uso de la cirugía robótica parecen ser sustanciales en comparación con los proveedores hospitalarios que no adoptan esta tecnología. Para contextualizar las ganancias estimadas, calculamos los ahorros potenciales derivados de una menor utilización de recursos atribuible a la cirugía robótica, principalmente por la reducción de visitas ambulatorias (−1,7 por paciente) y de la estancia hospitalaria (−1,7 días). En 2018, con 9.536 pacientes y un coste de £105 por visita de seguimiento, esto implicaría un ahorro aproximado de £1,68 millones, mientras que la menor estancia hospitalaria, valorada en £216 por día de ingreso, supondría cerca de £3,58 millones adicionales; en total, unos £5,3 millones, aunque en un sistema con restricciones de capacidad como el NHS estos ahorros pueden no materializarse plenamente y más bien liberar recursos para otros usos. Sin embargo, dado que existe poca evidencia de mejoras clínicas de la cirugía robótica frente a la laparoscopia y que su coste es sustancialmente mayor (£6.462 frente a £4.264 en 2018), el artículo señala que, si las 8.388 cirugías robóticas realizadas ese año se hubieran hecho por laparoscopia, el NHS podría haber ahorrado alrededor de £18,5 millones, una cifra muy superior a los beneficios monetarios directos estimados.
En conjunto, las ganancias de eficiencia y productividad derivadas del uso de la cirugía robótica parecen ser sustanciales en comparación con los proveedores hospitalarios que no adoptan esta tecnología. Para contextualizar las ganancias estimadas, calculamos los ahorros potenciales derivados de una menor utilización de recursos atribuible a la cirugía robótica, principalmente por la reducción de visitas ambulatorias (−1,7 por paciente) y de la estancia hospitalaria (−1,7 días). En 2018, con 9.536 pacientes y un coste de £105 por visita de seguimiento, esto implicaría un ahorro aproximado de £1,68 millones, mientras que la menor estancia hospitalaria, valorada en £216 por día de ingreso, supondría cerca de £3,58 millones adicionales; en total, unos £5,3 millones, aunque en un sistema con restricciones de capacidad como el NHS estos ahorros pueden no materializarse plenamente y más bien liberar recursos para otros usos. Sin embargo, dado que existe poca evidencia de mejoras clínicas de la cirugía robótica frente a la laparoscopia y que su coste es sustancialmente mayor (£6.462 frente a £4.264 en 2018), el artículo señala que, si las 8.388 cirugías robóticas realizadas ese año se hubieran hecho por laparoscopia, el NHS podría haber ahorrado alrededor de £18,5 millones, una cifra muy superior a los beneficios monetarios directos estimados.
En conclusión, aunque la cirugía robótica parece generar mejoras en eficiencia y productividad (incluida la productividad laboral) en el procedimiento estudiado, sus elevados costes de inversión y la ausencia de un beneficio clínico claro sugieren que, en comparación con la laparoscopia, está lejos de ser coste-efectiva, y no queda claro que las ganancias observadas justifiquen la rápida adopción.